 |
|
本版制图:张芳曼 |
 |
|
|
 |
|
为了更好地展示这些身边的前沿科技,每篇报道都将附上精彩视频。 |
说起免疫疗法,一些人最先想到的就是去年的魏则西事件。这一事件一度让免疫疗法备受争议,甚至被不少人贴上了“骗人”的标签。那么,免疫疗法究竟是什么?用它来治疗肿瘤到底靠不靠谱?国内外的最新进展怎样?未来前景如何?记者就相关问题采访了业内的权威专家——清华大学医学院院长、免疫学研究所所长董晨教授和百济神州生物技术有限公司资深药物研发科学家李康博士,尝试客观呈现免疫疗法的全貌。
免疫疗法是什么
通过多种手段,调节、激活人体的免疫系统来治疗疾病
理解免疫疗法,首先要弄清楚什么是免疫系统。人体的免疫系统主要由免疫器官(骨髓、脾脏、淋巴结、扁桃体等)、免疫细胞(淋巴细胞、单核吞噬细胞、血小板等)以及免疫分子(补体、免疫球蛋白、干扰素、白细胞介素等)组成。免疫系统是人体最重要的“保卫系统”,能够识别和清除外来入侵的病原体、体内发生突变的肿瘤细胞、衰老细胞和死亡细胞,并保持自身的稳定。
免疫系统能够抵御多种疾病,在面对肿瘤时却往往显得无能为力,这是为什么呢?
专家介绍,癌症源自一个细胞。从一个正常细胞转变为一个肿瘤细胞要经过一个多阶段过程,通常是从癌前病变发展为恶性肿瘤。免疫系统为什么会对肿瘤细胞“网开一面”呢?这是因为肿瘤细胞也多来源于人体自身,免疫系统经常误认为它们是“自己人”,而不会主动展开攻击。此外,肿瘤细胞还会想方设法地逃避“监视”。比如,为防止“误伤”体内的正常细胞,免疫系统自备了一套“刹车系统”,“狡猾”的肿瘤细胞就会悄悄地踩下这个“刹车”,麻痹免疫系统。
免疫疗法,就是通过多种手段,调节、激活人体的免疫系统来治疗疾病的一类方法,治疗肿瘤是免疫疗法最主要的应用领域。
世界卫生组织公布的数据表明,全球每年有880万人死于癌症,并呈迅猛增长态势,全球的科学家们也在致力于各种抗癌疗法的研究。近年来,免疫疗法已成为肿瘤治疗领域的焦点,一系列突破性的成果相继出现。2013年美国《科学》杂志把肿瘤免疫治疗选为当年最大的科学突破,2015年又将肿瘤免疫联合治疗列为最值得关注的四项科学进展之一。
免疫疗法如何工作
或是把肿瘤细胞的特征“告诉”免疫细胞,或是阻止肿瘤细胞给免疫系统“踩刹车”
那么,免疫疗法具体是如何工作的?起到了什么作用?
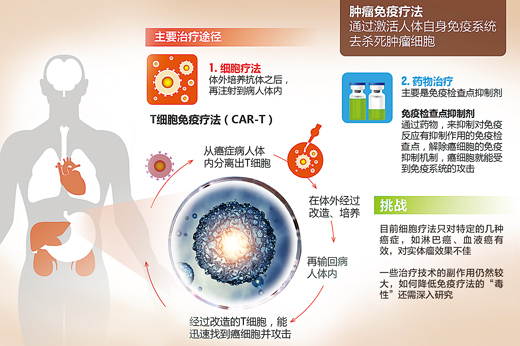
“‘狡猾’的肿瘤细胞靠‘伪装’自己和抑制免疫系统蒙混过关。与之相对应,免疫疗法从这两个方面入手来对付肿瘤。”董晨说,免疫疗法一是把肿瘤细胞的特征“告诉”免疫细胞,让免疫系统识别、杀伤它们,二是阻止肿瘤细胞给免疫系统“踩刹车”,解除它们的抑制功能。前者的典型应用是CAR—T(嵌合抗原受体T细胞)疗法,后者的代表是免疫检查点抑制剂,如PD—1(程序性细胞死亡1)抗体药物。
在免疫系统中,T淋巴细胞是对抗肿瘤的“主力军”。早期研究发现,免疫系统内的一种有效成分白细胞介素2能够促进T细胞的生长,通过T细胞增殖来对抗肿瘤。后来,研究人员设想:为何不直接在体外培养免疫细胞,再将它们输回到体内去消灭肿瘤细胞呢?于是免疫细胞过继回输技术应运而生。从LAK(淋巴因子激活的杀伤细胞)疗法、CIK(细胞因子诱导的杀伤细胞)疗法、过继性T细胞疗法到最新的CAR—T细胞疗法都属于这一类技术。
但是,早期的LAK细胞疗法和CIK细胞疗法没能解决的一个重要问题是,如何让这些“外援”免疫细胞识别出肿瘤细胞?CAR—T疗法针对这一问题,在免疫细胞体外培养的过程中,用基因改造的办法,让T细胞表达一些特异的肿瘤抗原受体,这就相当于把肿瘤的特征“告诉”了T细胞,给T细胞装上了“导航仪”,帮助它们找到肿瘤细胞。
用更通俗的话来解释,可以把CAR—T疗法比作给人体注射癌症疫苗。在体外大量增殖后,这些经过改造的T细胞就会被注射回患者体内,进而对表达这些抗原的癌细胞进行攻击。“肿瘤组织里的T细胞很多是针对肿瘤的。这些T细胞被回输到患者体内,有比较好的治疗效果。”董晨说,“现在这个技术方兴未艾,在白血病治疗中有显著疗效。”
2015年,当时仅1岁的英国女婴蕾拉·理查兹接受了CAR—T细胞治疗。她患有十分严重的白血病,在其他治疗方式均告失败后,医生给她注射了5000万个经过基因改造的T细胞,用以追踪和杀死她体内的癌细胞。最终,蕾拉的白血病“消失”了。虽然断定蕾拉被完全治愈为时尚早,但医生认为,她的康复本身就是一个奇迹。在另外一项由美国安德森癌症中心组织的研究中,采用过继性T细胞疗法后,50%以上的黑色素瘤病人有治疗反应。
当然,目前对于CAR—T细胞疗法不能过于乐观,还有很长的路要走。这一疗法能否取得大幅进步有两个关键点,一是要突破几十年未找到肿瘤特异性靶标的难题,二是提高安全性、控制免疫过激反应。
正确看待免疫疗法
不能把DC—CIK疗法等同于免疫疗法,并因此而否定整个免疫疗法
免疫疗法的第二个典型应用,就是阻止肿瘤细胞给免疫系统“踩刹车”,通过免疫检查点抑制剂来实现,代表药物是PD—1(程序性细胞死亡1)抗体药物。目前美国食品药品管理局已正式批准数种PD—1单抗用于治疗出现抗药性和恶性转移的三种晚期肿瘤:黑色素瘤、非小细胞肺癌(约占肺癌的80%)和肾癌。
如何理解免疫细胞的“刹车系统”?专家解释,免疫系统中的CD8 T细胞的重要功能是识别那些对身体可能有害的细胞。但是它在开始和攻击的过程中始终反复进行着复杂的程序性“确认”,以确保杀死的细胞是癌细胞而不是健康细胞。简言之,处于激活态的CD8 T细胞同时也表达一组能接收外界信号、进行自我抑制的蛋白质分子,免疫学家将这类蛋白分子取名为“免疫检查点抑制受体”。
“PD—1正是目前已知最重要的一种免疫检查点抑制受体。”李康说。PD—1单抗是针对PD—1的生物蛋白类药物。它能特异结合PD—1受体,阻断其接收来自PD—L1 (程序性细胞死亡受体—配体1)的信号。李康说:“一个CD8 T细胞可连续杀死数个癌细胞。部分具有记忆功能的CD8 T细胞可长期存活,再次遇到癌细胞,又可以马上进入激活状态。”
用PD—1抗体治疗黑色素瘤,最广为人知的案例莫过于对美国前总统吉米·卡特的治疗。在对卡特脑部的四处肿瘤病灶进行放射治疗并切除10%肝脏组织、去除肝部病灶以后,医生用PD—1抗体药继续进行免疫治疗。2016年3月,医疗组宣布已不再能找到癌细胞。
李康认为,PD—1单抗已在上述三种晚期恶性肿瘤的治疗中占据了主要地位。预计随着PD—1单抗在临床试验中进一步的扩展和推进,将会应用到更多的瘤种治疗上。
值得关注的还有抗体联用的“组合拳”。免疫检查点抑制剂中,早先发现的CTLA4(细胞毒性T细胞抗原4)抗体也有类似的功能。“CTLA4和PD—1抗体联用,在黑色素瘤治疗反应和多年存活率方面,均远远好于单一抗体。”董晨说。
但专家同时表示,“是药三分毒”,PD—1单抗药的毒副作用包括肺炎、肠炎、甲状腺功能异常等。
“免疫疗法目前存在一些争议,主要在于一些人把概念搞错了。”董晨介绍,魏则西事件中使用的DC—CIK疗法是早期免疫疗法的一种,因为临床试验的效果不够好,在国外并没有大规模推广。“把DC—CIK疗法等同于免疫疗法,既不准确,也是不负责任的。”专家认为,不能一叶障目,因为DC—CIK疗法效果不佳而否定整个免疫疗法。
“免疫疗法已经看到了曙光。”董晨表示,“在一些黑色素瘤和淋巴癌患者身上,免疫疗法已经展现出了良好的效果,而且像接种疫苗一样,能够产生终身保护的机制。免疫疗法可能是未来人类战胜肿瘤的一个重要武器。”
延伸阅读
如何扩大治疗范围,如何降低“毒性”
免疫疗法迎接挑战
清华大学医学院院长、免疫学研究所所长董晨认为,免疫疗法可能是未来人类战胜肿瘤的一个重要武器,但也面临着几个方面的挑战:一是扩大治疗的范围。目前细胞疗法只对特定的几种癌症如淋巴癌、血液癌有效,对实体瘤效果不佳。而PD—1疗法虽然得到了概念上的验证,但是如何提高效果,使受益的人群扩大,仍需进一步研究。二是如何降低免疫疗法的“毒性”,提高患者的生活质量。一些治疗技术的副作用仍然较大,如CTLA4一类的阻抗剂,副作用仍然很强。三是免疫疗法的研究还需要一个过程。
“实际上,免疫系统的‘刹车’很多,细胞内细胞外都有,不同免疫细胞之间也有互相调控的网络关系,怎么去找到新的突破口,还有很长的路要走。”董晨说。
治肿瘤,一个绕不开的“坎”就是临床研究。“说到底,还要到临床去验证。”董晨认为,“就国内来讲,临床研究还比较薄弱。”很多大的药厂之所以不愿意到国内来做临床试验,一方面在于缺少规范的临床试验基地,更重要的原因是缺少掌握新的知识和疗法、既能做科研又能看病的“医师科学家”。董晨认为,新的疗法需要相对完备的临床试验方案,对可能的副作用也需要预估和预防,必须建立在“科学根底”之上。
“科学根底的另一个方面是基础研究。尤其是通过患者样本所进行的基础研究和转化研究。”董晨说,“需要把几个方面结合起来,免疫疗法也是一个系统工程,除了要扎扎实实地做好研究工作,也离不开社会各界的努力。”
目前,免疫疗法作为手术、放疗和化疗之后的“第四种疗法”,已经得到了一定的认可。有专家提出,随着免疫疗法展现出良好的效果,可能不再仅仅将其作为补充治疗的方法,一些患者的治疗介入时机可以适当提前,多种治疗方法也应该融合。随着人们对肿瘤的了解越来越深,以基因测序为代表的精准医疗手段也将促进免疫疗法的发展。
百济神州生物技术有限公司资深药物研发科学家李康认为,人类对自身免疫系统和肿瘤免疫治疗的理解至今仍只是冰山一角。离全面了解免疫系统,正确使用肿瘤免疫治疗药物和方法尚有漫漫长路。在日常生活中,注意维护身体机能,保持免疫系统处于最佳状态,是肿瘤免疫治疗的重要基础。











