肺通气功能障碍主要分为3种:1是阻塞性,典型的疾病是COPD,是由于气道阻塞而造成;2是限制性,典型的疾病是肺纤维化,是由于肺容积减少而造成;3是混合性,阻塞、限制两种因素都存在。
如何鉴别主要看3个指标:①FEV1%预计值②FVC%预计值③FEV1/FVC。(FVC指最大吸气后以最大的努力和最快的速度呼气所得到的呼气肺活量。FEV1指做FVC时第一秒内所呼出的气量,实测值与预计值之比>80%为正常。FEV1与FVC之比为一秒率(FEV1.0%),FEV1.0%是反映气道是否阻塞的指标,正常>70%,降低见于气道阻塞和/或肺气肿。)如果①③降、②不降是阻塞;如果①②降、③不降是限制;如果三个都降就是混合性通气功能障碍。
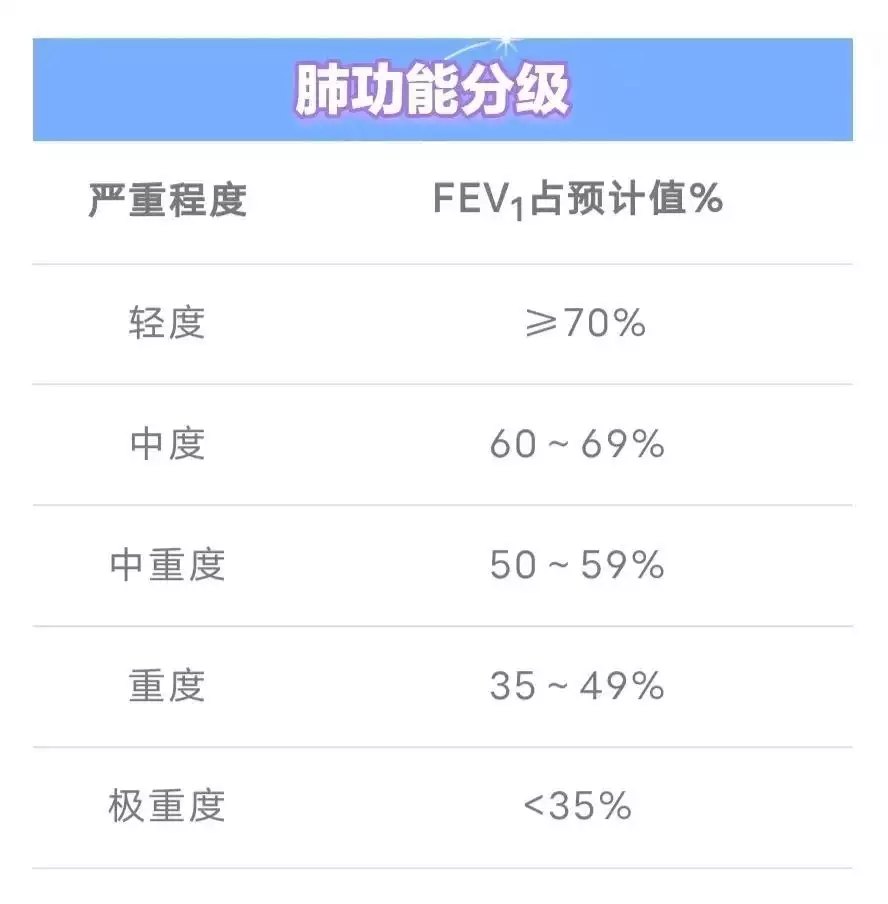
术前肺功能异常不是手术的绝对禁忌证,但手术危险性与患者的年龄、营养状况、身体质量指数(BMI)、手术部位和范围、麻醉时间、术前肺部基础疾病、慢性炎症控制与否等多种因素有关。术前评估为高危者,必须接受充分的术前准备以及术中、术后的严格管理。
二.术前评估
详细的病史和体格检查是术前风险评估最重要的部分。询问病史可知既往已经诊断的慢性肺疾病史和隐匿性潜在肺疾病或心力衰竭的病史,比如:运动不耐受、不明原因性呼吸困难或咳嗽等。体格检查可以直接提示慢性阻塞性肺疾病(COPD),比如:桶状胸、肺部叩诊过清音、呼吸音减弱、干啰音、呼气相延长等。对于肺功能异常高危患者,可以加做实验室检查。肺通气功能在临床应用最广泛,主要是肺容积、肺通气、肺换气功能的测定,还包括支气管舒张试验、支气管激发试验及运动心肺功能测定等。临床上需要根据患者和手术相关因素进行有选择性筛查,比如:年龄>60岁、ASA分级≥2、COPD、充血性心衰、手术预计时间>3 h等。
术前需要请呼吸科医生会诊,制定合适的方案以改善肺功能。通过合理用药以及氧疗等维持患者在术前静息状态下动脉血氧分压≥60mmHg或脉搏氧饱和度>90%。支气管扩张药和激素等药物推荐使用至手术当日早晨。
三.围术期管理
术前评估为术后肺部并发症高危的患者,应进行充分术前准备、术中管理和术后肺部并发症的预防和处理。慢性肺部疾病(如COPD、哮喘、阻塞性睡眠呼吸暂停综合征、肺动脉高压等)如果症状已经控制稳定,可以进行手术;如果症状未控制,建议推迟择期手术,优化治疗达到最佳控制再进行手术。
1.术前准备
戒烟、加强营养支持(纠正低白蛋白血症)、控制感染、呼吸功能锻炼及肺部药物治疗(肺部疾病围术期需要继续使用支气管扩张剂、化痰药和激素)。
2.术中管理
麻醉方式尽可能选用风险低的气管插管全身麻醉,尽可能不用长效神经肌肉阻滞剂,限制液体及控制手术时长(尽可能小于3小时)。
(一)呼吸管理
(1)建议小潮气量通气,对于ARDS、肺水肿、肺不张等肺顺应性差的患者可设定在6ml/kg。但COPD患者术前多合并高碳酸血症,而长时间低潮气量通气存在通气不足从而加重高碳酸血症的风险,所以术中机械通气的目标是,动脉血二氧化碳分压(PaCO2)维持在术前基线水平。
(2)吸呼比。阻塞性通气障碍时吸呼比为:1:2~2.5,并配合慢频率;限制性通气障碍时吸呼比为:1:1.5,并配合较快频率。
(3)呼气末正压通气(PEEP)。慢阻肺患者因呼气期小气道提前关闭,存在内源性PEEP。机械通气时使用3-5cmH2O的PEEP,可以推迟小气道关闭,改善肺动态顺应性。
(4)吸入氧浓度。慢阻肺患者吸入氧浓度过高更易发生肺不张,术中吸入氧浓度不应超过50%,一般为40%左右,目标动脉血氧分压维持在120mmHg水平以下。
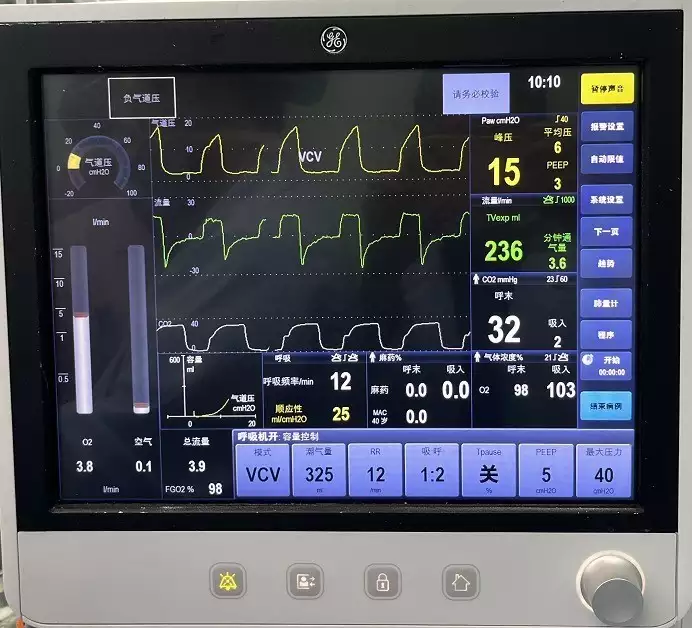
(二)术中支气管痉挛的处理
经气管导管喷入β2受体激动剂如沙丁胺醇4~5喷,甚至更多(8~10喷);严重者,可经气管插管滴入肾上腺素0.1mg,或静脉注射肾上腺素5μg~10μg,然后0.5~2μg/min持续泵注;同时静脉给予糖皮质激素甲泼尼龙1mg/kg或氢化可的松100mg。
(三)拔管
在跟家属交代风险时,我们最担心的是术后能不能及时拔管的问题。对于患者而言,早期拔管肯定是有益的,可以减少机械通气相关肺损伤,降低进入ICU后感染风险。怎么做到安全拔管呢?我们需要考虑以下几点:
(1)肌松、镇静药物代谢完全,患者意识清醒,自主呼吸平稳。新斯的明等拟胆碱药物可以诱发哮喘,所以根据手术时间,尽量选择短效的肌松药,不需要去拮抗。
(2)镇痛满意。相对较大的手术,需要我们联合神经阻滞或者局部浸润麻醉,尽量应用短效的阿片类药物和NSAIDs类药物。当然,ESD手术创伤小,也不需要神经阻滞。
(3)拔管前需降低吸入氧浓度,目标是维持脉搏血氧饱和度在88%~92%或术前基线水平,以恢复低氧对自主呼吸的刺激作用。必要时可行动脉血气分析,以准确评估动脉血氧合状态和PaCO2水平。无麻醉药物残留作用且能将血气维持在基线或可接受水平的患者,可以考虑安全拔管。如果实在拔不了管,那么送往ICU等待无创呼吸机过渡一下可能是安全的选择。
3.术后预防
区域镇痛、抗感染、呼吸管理(氧疗、无创正压通气)、胸部物理治疗(加强咳嗽训练、拍背排痰)、早期活动、营养支持(营养不良易导致免疫功能低下、伤口愈合不良)、围术期继续使用药物(包括:支气管扩张剂、化痰药和激素)及预防下肢血栓(术后早活动、弹力袜及低分子量肝素)。
四.小结
拟行胸外科手术且合并肺功能异常的患者术前需要根据患者相关及手术相关风险因素进行分层,评估肺功能,确定手术方式。肺功能异常不是手术的绝对禁忌,需要胸外科、呼吸科和麻醉科等科室多学科协作进行围术期管理,以降低围术期并发症和改善患者生活质量。
同济大学附属上海市肺科医院麻醉科 王丹阳